National Kidney & Urologic Diseases Information Clearinghouse (NKUDIC)
http://kidney.niddk.nih.gov/spanish/pubs/hemodialysis/
En esta página:
- Cuando los riñones fallan
- Cómo funciona la hemodiálisis
- Ajustarse a los cambios
- Preparación de su acceso vascular
- Equipos y procedimientos
- Pruebas para saber cómo está funcionando la diálisis
- Afecciones relacionadas con la insuficiencia renal y sus tratamientos
- Cómo puede ayudar la dieta
- Cuestiones económicas
- Esperanza a través de la investigación
- Recursos
- Agradecimientos
La hemodiálisis es el método más común para tratar la insuficiencia renal avanzada y permanente. Desde la década de los sesenta, cuando la hemodiálisis se convirtió por primera vez en un tratamiento práctico para la insuficiencia renal, hemos aprendido mucho sobre cómo hacer que los tratamientos de hemodiálisis sean más eficaces y cómo minimizar sus efectos secundarios. En los últimos años, los aparatos para diálisis más compactos y simples han hecho que la diálisis en el hogar sea cada vez una opción más accesible. Pero incluso con mejores procedimientos y equipos, la hemodiálisis sigue siendo una terapia complicada e incómoda que requiere un esfuerzo coordinado de todo su equipo de profesionales de la salud, incluyendo su nefrólogo, enfermero de diálisis, técnico de diálisis, dietista y trabajador social. Los miembros más importantes de su equipo de profesionales de la salud son usted y su familia. Al aprender sobre su tratamiento, podrá trabajar con su equipo para obtener los mejores resultados posibles y poder llevar una vida plena y activa.
Cuando los riñones fallan
Los riñones sanos filtran la sangre eliminando el exceso de líquido, los minerales y los desechos. Los riñones también producen hormonas que mantienen los huesos fuertes y la sangre sana. Cuando los riñones fallan, los desechos dañinos se acumulan en el cuerpo, la presión arterial puede elevarse y el cuerpo puede retener el exceso de líquido y no producir suficientes glóbulos rojos. Cuando esto ocurre, usted necesita tratamiento para reemplazar la funcion de sus riñones porque no funcionan adecuadamente.
Cómo funciona la hemodiálisis
En la hemodiálisis, se permite que la sangre fluya, unas onzas por vez, a través de un filtro especial que elimina los desechos y los líquidos innecesarios. (Una onza equivale a aproximadamente 30 mL.) La sangre filtrada se devuelve luego a su cuerpo. La eliminación de los desechos dañinos, la sal y los líquidos innecesarios ayuda a controlar la presión arterial y a mantener el equilibrio adecuado de sustancias químicas en el cuerpo, como el potasio y el sodio.
Uno de los ajustes más importantes que usted debe hacer cuando comienza el tratamiento de hemodiálisis es seguir un horario estricto. La mayoría de los pacientes van a una clínica (un centro de diálisis) tres veces a la semana durante 3 a 5 horas o más en cada visita. Por ejemplo, usted puede tener un horario de lunes, miércoles y viernes o un horario de martes, jueves y sábado. Puede que le soliciten que elija el turno de la mañana, la tarde o la noche, dependiendo de la disponibilidad y capacidad de la unidad de diálisis. Su centro de diálisis le explicará las opciones para programar tratamientos regulares.

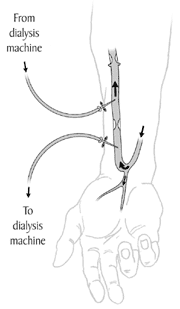
Hemodiálisis.
Los investigadores están explorando si las sesiones diarias cortas son mas eficaces para eliminar desechos que las sesiones largas realizadas durante la noche, cuando el paciente duerme. Los aparatos para diálisis más nuevos hacen que estas alternativas sean más prácticas para la diálisis en el hogar. Pero el Gobierno Federal aún no ha establecido una política para pagar más de tres sesiones de hemodiálisis por semana.
Varios centros en el país enseñan cómo realizar su propio tratamiento de hemodiálisis en el hogar. Un familiar o amigo suyo que será su ayudante deberá también capacitarse, lo que normalmente toma por lo menos de 4 a 6 semanas. La diálisis en el hogar le da a usted más flexibilidad con su horario de diálisis. Con la hemodiálisis en el hogar, puede que el tiempo para cada sesión y la cantidad de sesiones por semana varíen, pero usted debe mantener un horario regular para administrarse los tratamientos de diálisis con la misma frecuencia que los recibiría en una unidad de diálisis.
Ajustarse a los cambios
Incluso en las mejores situaciones, ajustarse a los efectos de la insuficiencia renal y al tiempo que usted pasa en diálisis puede ser difícil. Además del "tiempo perdido", puede que tenga menos energía. Tal vez tenga que hacer cambios en su trabajo o en su vida hogareña y abandonar algunas actividades y responsabilidades. Mantener el mismo horario que cuando sus riñones funcionaban puede ser difícil ahora que sus riñones están fallando. Aceptar esta nueva realidad puede ser difícil para usted y su familia. Un consejero o trabajador social puede contestar sus preguntas y ayudarle a lidiar todo esto.
Muchos pacientes se deprimen cuando comienzan la diálisis o después de varios meses de tratamiento. Si se siente deprimido, debe hablar con su trabajador social, enfermero o médico, ya que éste es un problema común que a menudo puede tratarse de manera eficaz.
Preparación de su acceso vascular
Un paso importante antes de comenzar la hemodiálisis consiste en preparar un acceso vascular, un sitio del cuerpo desde el cual se extrae y al cual se retorna la sangre. El acceso vascular se debe preparar semanas o meses antes de comenzar la diálisis. Permitirá la extracción y el reemplazo de la sangre de manera más fácil y eficaz con menos complicaciones. Para obtener más información sobre las diferentes clases de accesos vasculares y cómo cuidarlos, consulte la hoja informativa titulada Vascular Access for Hemodialysis. (Esta publicación es del National Institute of Diabetes and Digestive and Kidney Diseases, NIDDK por sus siglas, que en español se llama Instituto Nacional de la Diabetes y las Enfermedades Digestivas y Renales; sólo está disponible en inglés.)

Fístula arteriovenosa.
Equipos y procedimientos
Cuando visite por primera vez un centro de hemodiálisis, quizá encuentre complicada la combinación de aparatos y personas. Pero una vez que aprenda cómo funciona el procedimiento de diálisis y se familiarice con los equipos, se sentirá más cómodo.

Injerto.
Aparato de diálisis
El aparato para la diálisis tiene más o menos el tamaño de una máquina lavaplatos. Este aparato tiene tres funciones principales:
- bombear la sangre y vigilar el flujo para seguridad
- filtrar los desechos de la sangre
- controlar la presión arterial y la velocidad de la eliminación de líquido del cuerpo
Dializador
El dializador es un recipiente grande que contiene miles de pequeñas fibras a través de las cuales fluye la sangre. La solución de diálisis, el líquido limpiador, se bombea alrededor de estas fibras. Las fibras permiten que los desechos y los líquidos innecesarios pasen de la sangre hacia la solución, lo que hace que se eliminen. Al dializador algunas veces se le llama riñón artificial.

Estructura de un dializador de fibra hueca común.
- Reutilización. Su centro de diálisis puede usar el mismo dializador más de una vez para sus tratamientos. La reutilización se considera segura siempre y cuando el dializador se limpie antes de cada uso. El dializador se prueba cada vez para asegurarse de que funcione, y debe ser usado únicamente para usted. Antes de cada sesión, deberá asegurarse de que el dializador esté marcado con su nombre y que haya sido limpiado, desinfectado y probado.
Solución de diálisis
La solución de diálisis, también conocida como dializado, es el líquido dentro del dializador que ayuda a eliminar los desechos y el líquido innecesario de la sangre. Contiene sustancias químicas que la hacen actuar como una esponja. Su médico le dará una solución de diálisis específica para sus tratamientos. Esta fórmula se puede ajustar dependiendo de cómo maneje usted sus tratamientos y de sus análisis de sangre.
Agujas
Muchas personas descubren que los pinchazos de las agujas son una de las partes más difíciles de los tratamientos de hemodiálisis. No obstante, la mayoría dice que se acostumbra a ellos después de algunas sesiones. Si le resulta dolorosa la inserción de la aguja, se le puede aplicar una crema o aerosol anestésico en la piel. La crema o el aerosol dormirán la piel brevemente, de modo que usted no va a sentir la aguja.
La mayoría de los centros de diálisis usan dos agujas: una para transportar la sangre hacia el dializador y otra para retornar la sangre filtrada al cuerpo. Algunas agujas especializadas están diseñadas con dos aberturas para que la sangre fluya en dos direcciones, pero estas agujas son menos eficaces y requieren sesiones más largas. Las agujas para diálisis de alto flujo o alta eficacia deben ser un poco más largas que las que se usan con los dializadores regulares.

Agujas arteriales y venosas.
Algunas personas prefieren insertarse sus propias agujas. Usted necesitará capacitarse para insertar las agujas adecuadamente a fin de prevenir infecciones y proteger su acceso vascular. También es posible aprender una estrategia "escalonada" para la colocación de agujas, en la que usted "asciende" a lo largo del acceso sesión tras sesión, de modo de no debilitar un área con una acumulación de pinchazos de agujas. Un enfoque diferente es la estrategia del "ojal", en la que usted usa una cantidad limitada de sitios pero inserta la aguja en la misma perforación realizada por el pinchazo previo. Ya sea que se inserte sus propias agujas o no, debe conocer estas técnicas para cuidar mejor el acceso.
Pruebas para saber cómo está funcionando la diálisis
Cerca de una vez al mes, su equipo de profesionales de la diálisis le hará una prueba de sangre aplicando una de dos fórmulas, URR o Kt/V, para ver si sus tratamientos están eliminando suficientes desechos. Ambas pruebas tienen como objetivo determinar un producto de desecho específico llamado nitrógeno ureico (BUN por sus siglas en inglés) como indicador del nivel total de productos de desecho en su cuerpo. Para obtener más información sobre estas mediciones, consulte la hoja informativa del NIDDK titulada Hemodialysis Dose and Adequacy. (Esta publicación sólo está disponible en inglés.)
Afecciones relacionadas con la insuficiencia renal y sus tratamientos
Los riñones hacen mucho más que eliminar desechos y líquido innecesario. También producen hormonas y equilibran las sustancias químicas del cuerpo. Cuando los riñones dejan de funcionar, puede tener problemas de anemia y afecciones que afectan los huesos, los nervios y la piel. Algunas de las afecciones más comunes causadas por la insuficiencia renal son cansancio extremo, problemas de los huesos, problemas en las articulaciones, comezón y el "síndrome de las piernas inquietas". El síndrome de las piernas inquietas le quitará el sueño porque sentirá que brincan y se mueven solas.
Anemia y eritropoyetina
La anemia es una afección en la que el volumen de glóbulos rojos es bajo. Los glóbulos rojos llevan oxígeno a las células del cuerpo. Sin oxígeno, las células no pueden usar la energía de los alimentos, de modo que quien tiene anemia puede sentirse cansado y lucir pálido. La anemia puede también contribuir a problemas cardíacos.
La anemia es común entre quienes padecen enfermedad renal porque los riñones producen la hormona eritropoyetina (EPO por sus siglas en inglés), la que estimula la médula ósea a producir glóbulos rojos. Los riñones enfermos a menudo no producen suficiente EPO y entonces la médula ósea produce menos glóbulos rojos. La EPO se comercializa y comúnmente se administra a pacientes en diálisis.
Para obtener más información sobre las causas y los tratamientos de la anemia en la insuficiencia renal, consulte la hoja informativa del NIDDK titulada Anemia in Kidney Disease and Dialysis. (Esta publicación sólo está disponible en inglés.)
Osteodistrofia renal
El término "renal" describe cosas relacionadas con los riñones. La osteodistrofia renal, o enfermedad ósea de la insuficiencia renal, afecta al 90 por ciento de los pacientes que reciben el tratamiento de diálisis. Causa adelgazamiento y debilitación de los huesos o malformaciones óseas y afecta tanto a niños como adultos. Los síntomas se pueden ver en niños creciendo con enfermedad renal incluso antes de comenzar la diálisis. Los pacientes mayores y las mujeres que han tenido menopausia corren mayor riesgo de contraer esta enfermedad.
Para obtener más información sobre las causas de esta enfermedad ósea y su tratamiento en pacientes con diálisis, consulte la hoja informativa del NIDDK titulada Renal Osteodystrophy. (Esta publicación sólo está disponible en inglés.)
Comezón (Prurito)
Muchas personas tratadas con hemodiálisis se quejan de comezón, que por lo general empeora durante o inmediatamente después del tratamiento. La comezón es común incluso en quienes no padecen enfermedad renal; en la insuficiencia renal, sin embargo, la comezón puede empeorar por los desechos del torrente sanguíneo que las membranas de los dializadores actuales no pueden eliminar de la sangre.
El problema también puede estar asociado con niveles altos de la hormona paratiroidea (PTH por sus siglas en inglés). Algunas personas han encontrado un gran alivio después de que se les quitaron las glándulas paratiroideas. Las cuatro glándulas paratiroideas se encuentran en la superficie externa de la glándula tiroidea, que está ubicada en la tráquea en la base del cuello, justo encima de la clavícula. Las glándulas paratiroideas ayudan a controlar los niveles de calcio y fósforo en la sangre.
Pero no se ha encontrado una cura para la comezón que funciona para todos. Los aglutinantes de fosfato parecen ayudar a algunas personas. Estos medicamentos actúan como esponjas para absorber, o aglutinar, el fósforo mientras está en el estómago. Otros encuentran alivio después de la exposición a los rayos ultravioleta. Y hay quienes mejoran con inyecciones de EPO. Se ha descubierto que algunos antihistamínicos (Benadryl, Atarax, Vistaril) también ayudan; además, la crema de capsaicina aplicada a la piel puede aliviar la comezón calmando los impulsos nerviosos. En cualquier caso, es importante cuidar la piel seca. La aplicación de cremas con lanolina o alcanfor puede ayudar.
Trastornos del sueño
Los pacientes en diálisis a menudo sufren de insomnio, y algunas personas tienen un problema específico llamado síndrome de apnea del sueño, que por lo general se reconoce por ronquidos e interrupciones en la respiración. Los episodios de apnea son en realidad pausas en la respiración durante el sueño. Con el tiempo, estas alteraciones del sueño pueden conducir a insomnio por la noche y somnolencia durante el día, dolor de cabeza, depresión y alerta disminuida. La apnea puede estar asociada con los efectos de la insuficiencia renal avanzada en el control de la respiración. Los tratamientos que surten efecto en quienes tienen apnea del sueño, ya sea que padezcan insuficiencia renal o no, incluyen bajar de peso, cambios en la posición para dormir y uso de una máscara que suavemente bombea aire continuamente hacia la nariz. Este último se conoce como presión positiva continua nasal de las vías respiratorias (CPAP por sus siglas en inglés).
Muchas personas en diálisis tienen problemas para dormir de noche porque tienen las piernas doloridas, incómodas y nerviosas o "síndrome de las piernas inquietas". Puede sentir un fuerte impulso de patear o sacudir las piernas. Puede que patalee durante el sueño y que perturbe a su pareja en la cama durante la noche. Las causas del síndrome de las piernas inquietas pueden incluir daños en los nervios o desequilibrios químicos.
El ejercicio moderado durante el día puede ayudar, pero hacer ejercicios unas horas antes de la hora de dormir puede hacer que empeore. Las personas con el síndrome de las piernas inquietas deben reducir o evitar la cafeína, el alcohol y el tabaco; algunas personas también encuentran alivio en los masajes o los baños tibios. Una clase de fármacos llamados benzodiazepinas, usados a menudo para tratar el insomnio o la ansiedad, pueden también ayudar. Estos medicamentos recetados incluyen Klonopin, Librium, Valium y Halcion. Una terapia más nueva y a veces más eficaz es la levodopa (Sinemet), un fármaco usado para tratar la enfermedad de Parkinson.
Los trastornos del sueño pueden no parecer importantes, pero pueden debilitar su calidad de vida. No dude en comunicar estos problemas a su enfermero, médico o trabajador social.
Amiloidosis
La amiloidisis asociada a la diálisis (DRA por sus siglas en inglés) es común en gente que se ha sometido a diálisis por más de 5 años. La DRA se desarrolla cuando las proteínas de la sangre se depositan en las articulaciones y los tendones causando dolor, rigidez y líquido en las articulaciones, como en el caso de la artritis. Los riñones filtran estas proteínas, pero los filtros de la diálisis no son tan eficaces. Para obtener más información, consulte la hoja informativa del NIDDK titulada Amyloidosis and Kidney Disease. (Esta publicación sólo está disponible en inglés.)
Cómo puede ayudar la dieta
Consumir los alimentos adecuados puede ayudar a mejorar su diálisis y su salud. Su clínica tiene un dietista para ayudarle a planificar sus comidas. Siga estrictamente el consejo del dietista para sacar el mejor beneficio de sus tratamientos de hemodiálisis. Éstas son algunas pautas generales:
- Líquidos. Su dietista le ayudará a determinar cuánto líquido beber cada día. El exceso de líquidos puede elevar la presión arterial, hacer que el corazón trabaje más arduamente y aumentar el estrés de los tratamientos de diálisis. Recuerde que muchos alimentos, como la sopa, el helado y las frutas, contienen mucha agua. Pida a su dietista consejos para controlar su sed.
- Potasio. El mineral potasio se encuentra en muchos alimentos, especialmente en frutas y vegetales. El potasio afecta la estabilidad de los latidos del corazón, de modo que ingerir alimentos con demasiado potasio puede ser peligroso para el corazón. Para controlar los niveles de potasio en la sangre, evite alimentos como naranjas, bananas, tomates, papas y frutas secas. Puede quitar parte del potasio de las papas y otros vegetales pelándolas y sumergiéndolas en un recipiente grande con agua durante varias horas, y luego cocinándolas en agua fresca. Puede quitar parte del potasio de las papas sumergiéndolas en agua.

Puede quitar parte del potasio de las papas pelándolas y sumergiéndolas en un recipiente grande con agua. - Fósforo. El mineral fósforo puede debilitar los huesos y provocar comezón en la piel si consume demasiado. El control del fósforo puede incluso ser más importante que el del calcio mismo para prevenir las enfermedades óseas y las complicaciones relacionadas. Los alimentos como la leche y el queso, frijoles secos, guisantes, nueces y mantequilla de cacahuate (maní), así como bebidas como gaseosas (sodas), son ricos en fósforo y se deben evitar. Probablemente necesitará tomar un aglutinante de fosfatos con los alimentos para controlar el fósforo en la sangre entre las sesiones de diálisis.
- Sal (cloruro de sodio). La mayoría de los alimentos enlatados y las comidas congeladas tienen un contenido alto de sodio. Demasiado sodio provoca sed, y cuando usted bebe más líquido, el corazón tiene que trabajar más arduamente para bombear el líquido en el cuerpo. Con el tiempo, esto puede provocar presión arterial alta e insuficiencia cardíaca congestiva. Trate de comer alimentos frescos que naturalmente contengan poco sodio, y busque productos con etiquetas que digan "low sodium" (contenido bajo de sodio).
- Proteína. Antes de someterse a diálisis, puede que su médico le haya indicado que hiciera una dieta con pocas proteínas para conservar el funcionamiento de los riñones. Pero ahora, usted tiene diferentes prioridades nutricionales. A la mayoría de las personas en diálisis se les sugiere comer la mayor cantidad posible de proteínas de alta calidad. La proteína ayuda a mantener los músculos y a reparar los tejidos, pero la proteína se descompone en urea dentro del cuerpo. La urea también se conoce como nitrógeno ureico (BUN por sus siglas en inglés). Algunas fuentes de proteína, llamadas proteínas de alta calidad, producen menos desechos que otras. Las proteínas de alta calidad provienen de las carnes rojas, el pescado, la carne de ave y los huevos. Obtener la mayor cantidad de proteína de estas fuentes puede reducir la cantidad de urea en la sangre.
- Calorías. Las calorías aportan energía a su cuerpo. Algunas personas en diálisis necesitan aumentar de peso. Tal vez necesite descubrir formas de agregar calorías a su dieta. Los aceites vegetales, como los aceites de oliva, canola y alazor, son buenas fuentes de calorías y no provocan problemas para controlar el colesterol. Los caramelos duros, el azúcar, la miel, la mermelada y la jalea también aportan calorías y energía. No obstante, si tiene diabetes, tenga mucho cuidado con el consumo de dulces. Es esencial que las personas con diabetes cuenten con la guía de un dietista.
- Suplementos. Puede que a su dieta le falten vitaminas y minerales debido a que tiene que evitar muchos alimentos. La diálisis también elimina algunas vitaminas del cuerpo. Es posible que su médico le recete un complemento de vitaminas y minerales destinado específicamente a personas con insuficiencia renal. Tome el complemento recetado después del tratamiento en los días que se someta a hemodiálisis. Nunca tome las vitaminas de venta libre, ya que pueden contener vitaminas o minerales perjudiciales para usted.
También puede pedir a su dietista recetas y títulos de libros de cocina para pacientes con enfermedad renal. Seguir las restricciones de una dieta para la enfermedad renal podría ser difícil al principio, pero con un poco de creatividad se pueden elaborar comidas sabrosas y satisfactorias. Para obtener más información, consulte el librito del NIDDK titulado Coma bien para sentirse bien durante el tratamiento de hemodiálisis.
Cuestiones económicas
El tratamiento de la insuficiencia renal es costoso, pero los planes de seguro médico federales pagan gran parte del costo, por lo general hasta el 80 por ciento. Con frecuencia, los seguros privados o los programas estatales pagan el resto. Su trabajador social puede ayudarle a encontrar recursos para conseguir ayuda económica. Para obtener más información, consulte la hoja informativa del NIDDK titulada Financial Help for Treatment of Kidney Failure. (Esta publicación sólo está disponible en inglés.)
[Arriba]
Esperanza a través de la investigación
El NIDDK, a través de su Division of Kidney, Urologic, and Hematologic Diseases, que en español se llama División de Enfermedades Renales, Urológicas y Hematológicas, apoya diversos programas y estudios destinados a mejorar el tratamiento de pacientes con enfermedad renal progresiva e insuficiencia renal permanente, incluyendo pacientes en hemodiálisis.
- End-Stage Renal Disease Program, que en español se llama Programa de Enfermedad Renal en Estado Terminal, promueve las investigaciones para reducir los problemas médicos relacionados con anormalidades óseas, hematológicas, del sistema nervioso, metabólicas, gastrointestinales y cardiovasculares, así como endocrinas relacionadas con la insuficiencia renal, y para mejorar la eficacia de la diálisis y el trasplante. Las investigaciones se centran en evaluar diferentes horarios de hemodiálisis y en hallar la información más útil para medir la adecuación de la diálisis. El programa también busca aumentar el injerto renal y la supervivencia de los pacientes, y maximizar la calidad de vida.
- El Estudio HEMO, completado en el año 2002, puso a prueba la teoría de que una dosis mayor de diálisis y/o membranas de alto flujo reducirían la mortalidad (muerte) y la morbilidad (problemas médicos) de los pacientes. Los médicos de 15 centros médicos reclutaron a más de 1,800 pacientes en hemodiálisis y les asignaron al azar dosis altas o estándar de diálisis y filtros de alto o bajo flujo. El estudio no halló ninguna mejoría en la salud ni aumento de la supervivencia de los pacientes que recibían una dosis más alta de diálisis, ni aquellos que se dializaban con filtros de alto flujo ni en quienes a la vez tenían dosis altas de hemodiálisis con filtros de alto flujo.
- U.S. Renal Data System, USRDS por sus siglas, que en español se llama Sistema de Datos Renales de los Estados Unidos, recopila, analiza y distribuye información sobre el uso de diálisis y trasplante para tratar la insuficiencia renal en los Estados Unidos. El USRDS es financiado directamente por el NIDDK junto con los Centers for Medicare & Medicaid Services, que en español se llaman Centros para Servicios de Medicare & Medicaid. El USRDS publica un Annual Data Report
 (Informe de Datos Anuales) que identifica la población total de gente que se está tratando por insuficiencia renal; informa sobre incidencia, prevalencia, índices de mortalidad y tendencias en el tiempo; y crea datos sobre los efectos de los diversos enfoques de tratamiento. El informe también ayuda a identificar problemas y oportunidades para realizar estudios especiales más enfocados hacia cuestiones de investigación renal.
(Informe de Datos Anuales) que identifica la población total de gente que se está tratando por insuficiencia renal; informa sobre incidencia, prevalencia, índices de mortalidad y tendencias en el tiempo; y crea datos sobre los efectos de los diversos enfoques de tratamiento. El informe también ayuda a identificar problemas y oportunidades para realizar estudios especiales más enfocados hacia cuestiones de investigación renal. - Hemodialysis Vascular Access Clinical Trials Consortium, que en español se llama Consorcio de Ensayos Clínicos de Acceso Vascular en la Hemodiálisis, está realizando una serie de ensayos clínicos multicéntricos sobre farmacoterapias para reducir el índice de fallas y complicaciones de fístulas e injertos arteriovenosos (AV) en hemodiálisis. Estos estudios son aleatorizados y controlados por placebo, lo que significa que satisfacen la norma más alta de precisión científica. Los injertos y fístulas AV preparan las arterias y las venas para la diálisis regular. Para obtener más información, consulte la hoja informativa del NIDDK titulada Vascular Access for Hemodialysis. (Esta publicación sólo está disponible en inglés.) Los fármacos recientemente elaborados para prevenir coágulos sanguíneos podrían ser evaluados en estos grandes ensayos clínicos.
Recursos
Nota: Algunas de las opciones para contactar las siguientes organizaciones sólo están disponibles en inglés.
Organizaciones que pueden ayudar
American Association of Kidney Patients
3505 East Frontage Road, Suite 315
Tampa, FL 33607
Teléfono: 1-800-749-2257
Correo electrónico: info@aakp.org
Internet: www.aakp.org
3505 East Frontage Road, Suite 315
Tampa, FL 33607
Teléfono: 1-800-749-2257
Correo electrónico: info@aakp.org
Internet: www.aakp.org

American Kidney Fund
6110 Executive Boulevard, Suite 1010
Rockville, MD 20852
Teléfono: 1-800-638-8299 ó 301-881-3052
Correo electrónico: helpline@kidneyfund.org
Internet: www.kidneyfund.org

Life Options Rehabilitation Program
c/o Medical Education Institute, Inc.
414 D'Onofrio Drive, Suite 200
Madison, WI 53719
Teléfono: 1-800-468-7777 ó 608-232-2333
Correo electrónico: lifeoptions@MEIresearch.org
Internet: www.lifeoptions.org

www.kidneyschool.org

National Kidney Foundation, Inc.
30 East 33rd Street
New York, NY 10016
Teléfono: 1-800-622-9010 ó 212-889-2210
Internet: www.kidney.org

Lectura adicional
Nota: Las publicaciones acerca de la insuficiencia renal y su tratamiento a continuación que tienen títulos en español están disponibles en español. Las que tienen títulos en inglés sólo están disponibles en inglés en este momento (es posible que estén disponibles en español en el futuro).
AAKP Patient Plan
Una serie de libritos y boletines informativos que cubren diferentes fases del aprendizaje sobre la insuficiencia renal, la elección de un tratamiento y el ajuste a los cambios. American Association of Kidney Patients
Tampa, FL 33607
Teléfono: 1-800-749-2257
Correo electrónico: info@aakp.org
Internet: www.aakp.org

La serie Getting the Most From Your Treatment
Una serie de folletos basados en la National Kidney Foundation's Dialysis Outcomes Quality Initiative (NKF-DOQI). Los títulos incluyen What You Need to Know About Peritoneal Dialysis, What You Need to Know Before Starting Dialysis y What You Need to Know About Anemia. Los folletos educativos adicionales para el paciente incluyen información sobre dieta, trabajo y ejercicio.
National Kidney Foundation, Inc.
30 East 33rd Street
New York, NY 10016
Teléfono: 1-800-622-9010 ó 212-889-2210
Internet: www.kidney.org

Cobertura Medicare de Diálisis Renal y Servicios de Trasplante de Riñón
Número de publicación CMS-10128
U.S. Department of Health and Human Services
Centers for Medicare & Medicaid Services
7500 Security Boulevard
Baltimore, MD 21244-1850
Teléfono: 1-800-MEDICARE (633-4227)
TDD: 1-877-486-2048
Internet: www.medicare.gov/Publications/Pubs/pdf/10128_LS.pdf (PDF, 1.85 MB) *
You Can Live: Your Guide for Living with Kidney Failure
Número de publicación CMS-02119
U.S. Department of Health and Human Services
Centers for Medicare & Medicaid Services
7500 Security Boulevard
Baltimore, MD 21244-1850
Teléfono: 1-800-MEDICARE (633-4227)
TDD: 1-877-486-2048
Boletines informativos y revistas
Family Focus Newsletter (publicación trimestral)
National Kidney Foundation, Inc.
30 East 33rd Street
New York, NY 10016
Teléfono: 1-800-622-9010 ó 212-889-2210
Internet: www.kidney.org

For Patients Only (publicada seis veces al año)
ATTN: Subscription Department
18 East 41st Street
20th Floor
New York, NY 10017-6222
Renalife (publicación trimestral)
American Association of Kidney Patients
3505 East Frontage Road, Suite 315
Tampa, FL 33607
Teléfono: 1-800-749-2257
Correo electrónico: info@aakp.org
Internet: www.aakp.org

El Gobierno de los Estados Unidos no apoya ni prefiere ningún producto ni compañía en particular. Los nombres comerciales, propietarios y de compañías que aparecen en este documento se usan únicamente porque se consideran necesarios en el contexto de la información provista. Si algún producto no se menciona, la omisión no significa ni implica que el producto no sea satisfactorio.
Agradecimientos
El NIDDK agradece a estos dedicados profesionales de la salud por su cuidadosa revisión de la versión original en inglés de esta publicación.Richard A. Sherman, M.D.Las personas mencionadas aquí facilitaron la revisión de esta publicación con el público. El NIDDK les agradece su colaboración.
Robert Wood Johnson Medical School
Richard D. Swartz, M.D.
University of Michigan Health System
Charlie Thomas, A.C.S.W., C.I.S.W.
Samaritan Transplant Services, Phoenix, AZ
Kim Bayer, M.A., R.D., L.D.
BMA Dialysis
Bethesda, MD
Cora Benedicto, R.N.
Clinic Director
Gambro Health Care
N Street Clinic
Washington, DC
Acerca de la serie sobre insuficiencia renal
Usted y su médico trabajarán juntos para elegir el tratamiento que sea mejor para usted. La serie de publicaciones sobre insuficiencia renal puede ayudarle a enterarse de los problemas específicos a los que se enfrentará. Estas publicaciones son del National Institute of Diabetes and Digestive and Kidney Diseases, NIDDK por sus siglas, que en español se llama Instituto Nacional de la Diabetes y las Enfermedades Digestivas y Renales.
Nota: Las publicaciones con títulos en español están disponibles en este idioma. Las demás publicaciones se encuentran disponibles sólo en inglés en este momento.
Libritos- Insuficiencia renal: Cómo escoger el tratamiento que más le conviene
- Métodos de tratamiento para la insuficiencia renal: Hemodiálisis
- Treatment Methods for Kidney Failure: Peritoneal Dialysis
- Treatment Methods for Kidney Failure: Transplantation
- Coma bien para sentirse bien durante el tratamiento de hemodiálisis
- Kidney Failure Glossary
- Kidney Failure: What to Expect
- Vascular Access for Hemodialysis
- Hemodialysis Dose and Adequacy
- Peritoneal Dialysis Dose and Adequacy
- Amyloidosis and Kidney Disease
- Anemia in Kidney Disease and Dialysis
- Renal Osteodystrophy
- Financial Help for Treatment of Kidney Failure
El NIDDK preparará materiales adicionales para esta serie según sea necesario. Dirija cualquier comentario que tenga sobre esta serie y solicite copias al National Kidney and Urologic Diseases Information Clearinghouse, NKUDIC por sus siglas, que en español se llama Centro Coordinador Nacional de Información sobre las Enfermedades Renales y Urológicas. Las descripciones de las publicaciones en esta serie están disponibles en Internet en www.kidney.niddk.nih.gov/kudiseases/pubs/kidneyfailure/index.aspx (algunas están disponibles en español).
Esta publicación puede contener información sobre medicamentos que se usan para tratar una condición médica. Durante la preparación de este librito, el NIDDK incluyo la información disponible más actualizada. Ocasionalmente, información nueva sobre medicamentos es publicada. Para información al día o preguntas sobre cualquier medicamento, por favor comunicase con el U.S. Food and Drug Administration (FDA por sus siglas en inglés) al 1-888-INFO-FDA (463-6332), llamada gratuita, o visite su página web en www.fda.gov. Consulte a su médico para más información.
[Arriba]National Kidney and Urologic Diseases Information Clearinghouse
3 Information Way
Bethesda, MD 20892-3580
Teléfono: 1-800-891-5390
TTY: 1-866-569-1162
Fax: 703-738-4929
Correo electrónico: nkudic@info.niddk.nih.gov
Internet: www.kidney.niddk.nih.gov
El National Kidney and Urologic Diseases Information Clearinghouse (NKUDIC) es el Centro Coordinador Nacional de Información sobre las Enfermedades Renales y Urológicas, un servicio del National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK). Este Instituto forma parte de los National Institutes of Health, que a su vez dependen del Department of Health and Human Services de los Estados Unidos. Fundado en 1987, el NKUDIC proporciona información sobre enfermedades del sistema renal y urológico a las personas con trastornos renales y urológicos y a sus familiares, así como a los profesionales de la salud y al público en general. El NKUDIC responde a preguntas, produce y distribuye publicaciones y colabora estrechamente con organizaciones profesionales, gubernamentales y de pacientes para coordinar los recursos sobre las enfermedades renales y urológicas.
Esta publicación no tiene derechos de autor. El NKUDIC otorga su permiso a los usuarios de esta publicación para que pueda ser reproducida y distribuida en cantidades ilimitadas.
Esta publicación se encuentra en www.kidney.niddk.nih.gov/spanish/indexsp.aspx.Esta publicación puede contener información sobre medicamentos. Durante la preparación de esta publicación, se incluyó la información más actualizada disponible. Para recibir información al día, o si tiene preguntas sobre cualquier medicamento, comunicase con la U.S. Food and Drug Administration (FDA). Llame gratis al 1–888–463–6332 (1–888–INFO–FDA), o visite su sitio web en www.fda.gov (en español: www.fda.gov/oc/spanish/default.htm). Consulte a su médico para obtener más información.
NIH Publication No. 07-4666SJulio 2007
Page last updated: September 9, 2010